膝前十字靭帯損傷のリハビリ【股関節のコントロールがポイント】

スポンサーリンク
いつもお読みいただきありがとうございます!
リハ塾の松井です。
膝関節は骨構造的に弱いため、靭帯、半月板、筋・腱が安定性に与える影響は大きい。
大きな可動性とともに安定性が要求されるため、運動時には負担がかかりやすく、膝前十字靭帯(anterior cruciate ligament:ACL、以下ACL)損傷はスポーツによる受傷が多いとされている。
本記事では、膝関節の構造、機能解剖から膝関節の可動性と安定性を両立するにはどうするべきか?をまとめてあります。
目次
ACL損傷に対してなぜリハビリをするのか?
ACL損傷のリハビリ目的を考えるには、まずACLの持つ役割を理解しておきたい。
<ACLの役割>
・脛骨の前方滑り出し防止
・膝関節の過伸展を抑制
・脛骨の内旋を抑制
・側副靭帯とともに内外反を抑制
ACLに限らず、靭帯の役割として関節運動を抑制して、骨を関節から外れないように誘導するという役割があります。
筋肉による制動だけではなく、靭帯が適切な方向へ骨を誘導してくれることでより関節が安定します。
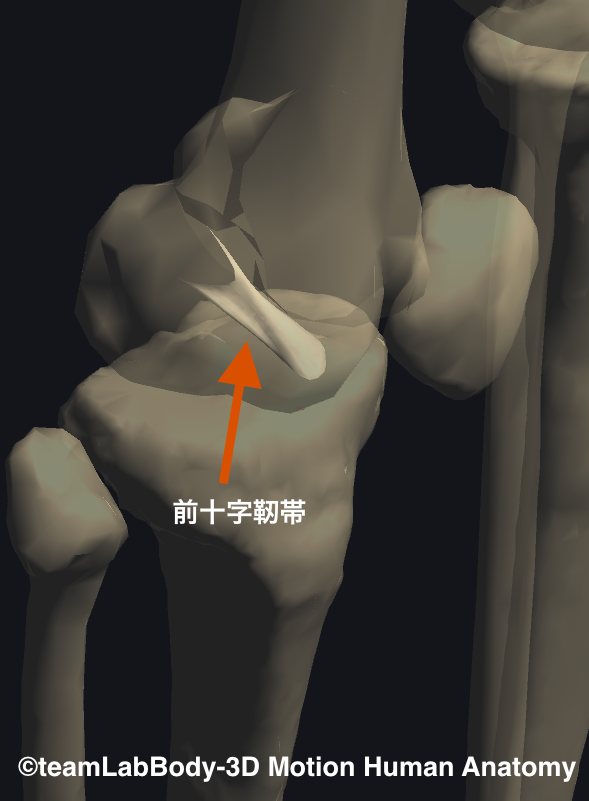
ACLは大腿骨外側顆の内側から脛骨の顆間隆起前方へ付着しており、外側から内側へ斜めに走行しています。
膝関節伸展時には脛骨は外旋すると関節の適合性を高く保って運動することができます。
ACLはその走行から、膝関節伸展時に脛骨が内旋しないように抑制し、外旋方向へ誘導してくれるという役割を持っています。
つまり、ACLが損傷するとどうなるのか。
・膝関節伸展時に脛骨は前方偏位・内旋しやすくなり、大腿骨内側顆と脛骨の内側でインピンジメントする
・内側半月板、軟骨の摩耗の要因となる
・変形性膝関節症のリスクが高まる
・膝関節前方組織には圧縮ストレス、後方には牽引ストレスがかかる
直接的には上記のようなことが予測されます。
また、不安定な膝関節を守るため、股関節や足関節で過剰に代償することで二次的な障害を引き起こす可能性も予測されます。
このようなリスクを予防するため、ACLの機能を補うためにリハビリは必要となります。
ACL損傷の概要
受傷機転
スポーツ中に多く、非接触型の損傷が約7割を占めている。
立脚初期に膝関節軽度屈曲位、脛骨内旋で回旋ストレスが加わることで受傷する場合が多い。
大腿骨に対する脛骨の内旋による膝関節外反、いわゆるKnee inすることで受傷する場合が多いとされている。
素早く方向転換するような動作での受傷が多く認められている。
本来、回旋可動性が低いはずの膝関節が主体となって回旋動作がおこなわれる場合に受傷していると考えられます。
性差
男女比は女性の方が多い。
バスケットボール、サッカーでは男性に比べ女性が2倍以上受傷率が高いというデータがある。
リスクファクター
大腿骨顆間窩幅が狭いこと、脛骨の後方傾斜、膝関節の過伸展、関節の弛緩性など。
これらの要因が複数重なることで受傷しやすいとされています。
また、女性では月経周期によって受傷率が変化するとされており、これも女性の受傷率が高いことを示唆する要因の一つと考えられます。
予後
保存療法だと経時的には内側半月板、軟骨損傷が増加し、中・長期的に活動レベルは低下するものの、
長期的な画像上の関節変形の変化、自覚的な機能には保存療法でも手術療法で有意な差は認めないとされている。
ただ、保存療法の場合、ACLが自然に治癒することはほぼありません。
ACLは血流に乏しいため、治癒が難しいからです。
手術療法
成長期から思春期の場合の保存療法は予後が不良とする報告が多いため、手術療法が選択されることが多い。
中高齢者の場合、レクリエーションレベルのスポーツ復帰であれば、保存療法でも復帰は可能とされている。
手術療法でも受傷前のスポーツレベルへの復帰が可能とされ、保存療法に比べて良好な成績となっている。
ただし、軟骨損傷の合併率は中高齢者では若年者に比べて有意に高いとされており、その程度や有無が予後に影響する要因となります。
近年では、中高齢者であっても状況に応じて手術療法が適応となる傾向にあるようです。
一次縫合術では、血流に乏しく保存療法と大差ないため、現在はほとんどおこなわれていないようです。
半腱様筋腱と薄筋腱を用いた再建術、または骨付き膝蓋腱を用いた再建術が選択される場合がほとんどです。
徒手検査法
ラックマンテスト(Lachmann test)
1.背臥位で膝関節軽度屈曲位(約30°)とする
2.片方の手で大腿遠位前面、もう片方の手で脛骨近位後面を把持し、脛骨を前方へ引き出す
脛骨の前方への移動量が大きければ陽性。
当然、移動量には個人差があるため、健側と比べて過剰に大きい場合を陽性とします。
前方引き出しテスト
1.背臥位で膝関節90°屈曲位とする
2.両手で脛骨近位端を把持
3.足部を固定した状態で脛骨近位端を前方へ引き出す
Lachmann testと同様に、脛骨の前方への移動量が大きければ陽性。
ただ、純粋にACLの損傷を鑑別するにはLachmann testの方が適しています。
Pivot-shift test
1.背臥位となる
2.膝関節外反と脛骨内旋を加えながら膝関節を伸展
伸展最終域で脱臼感を訴える場合に陽性。
ACL損傷のリハビリテーション
ACL損傷後のリハビリテーションのポイントとしては以下の通り。
<ACL損傷後リハビリテーションのポイント>
・術後早期は患部にストレスが加わらないように慎重に進める(膝関節伸展・脛骨内旋でACLが伸張されるため注意)
・CKCとOKCではCKCの方が、大腿骨と脛骨関節面の圧縮力と大腿四頭筋、ハムストリングスの共同収縮によって、脛骨前方偏位は少ないとされ安全
・OKCでは脛骨前方偏位が大きいが、大腿四頭筋の筋力改善にはCKCより効果的とされているため、両者のメリット・デメリットを検討しつつ実施する
・膝単関節筋(内側広筋、膝窩筋)の機能が重要となる
・脛骨に対する大腿骨のコントロール、大腿骨に対する体幹のコントロールが重要となる
急性期の留意点
急性期はなるべくACLへストレスがかからないように配慮しながらリハビリを進めることが必須です。
手術後は移植した組織が一度壊死し、約3か月程度経過してから再血行が始まるため、術後3か月までは慎重に進めるべきです。
術後3か月以上経過してから徐々に運動強度を上げていきます。
急性期では、膝関節のROMexなどはできないので、周囲組織の癒着防止、筋力低下の予防、膝蓋大腿関節・股関節・足関節のROMexなどを中心に進めます。
また、大腿四頭筋、ハムストリングスが機能するためには、関節の安定性があることが前提となります。
可動性が十分にあり、単関節筋による関節の安定性が伴って初めて大腿四頭筋などによる関節運動がおこなわれます。
要するに、内側広筋や膝窩筋をただマッサージするだけでなく、それらが働ける環境を考えて整えることが必要となります。
膝蓋大腿関節へのアプローチ
膝関節は大腿脛骨関節だけではなく、膝蓋大腿関節と二つで膝関節を構成しています。
ですので、大腿脛骨関節を動かせない間は膝蓋大腿関節を十分に可動しておくことが必要になります。
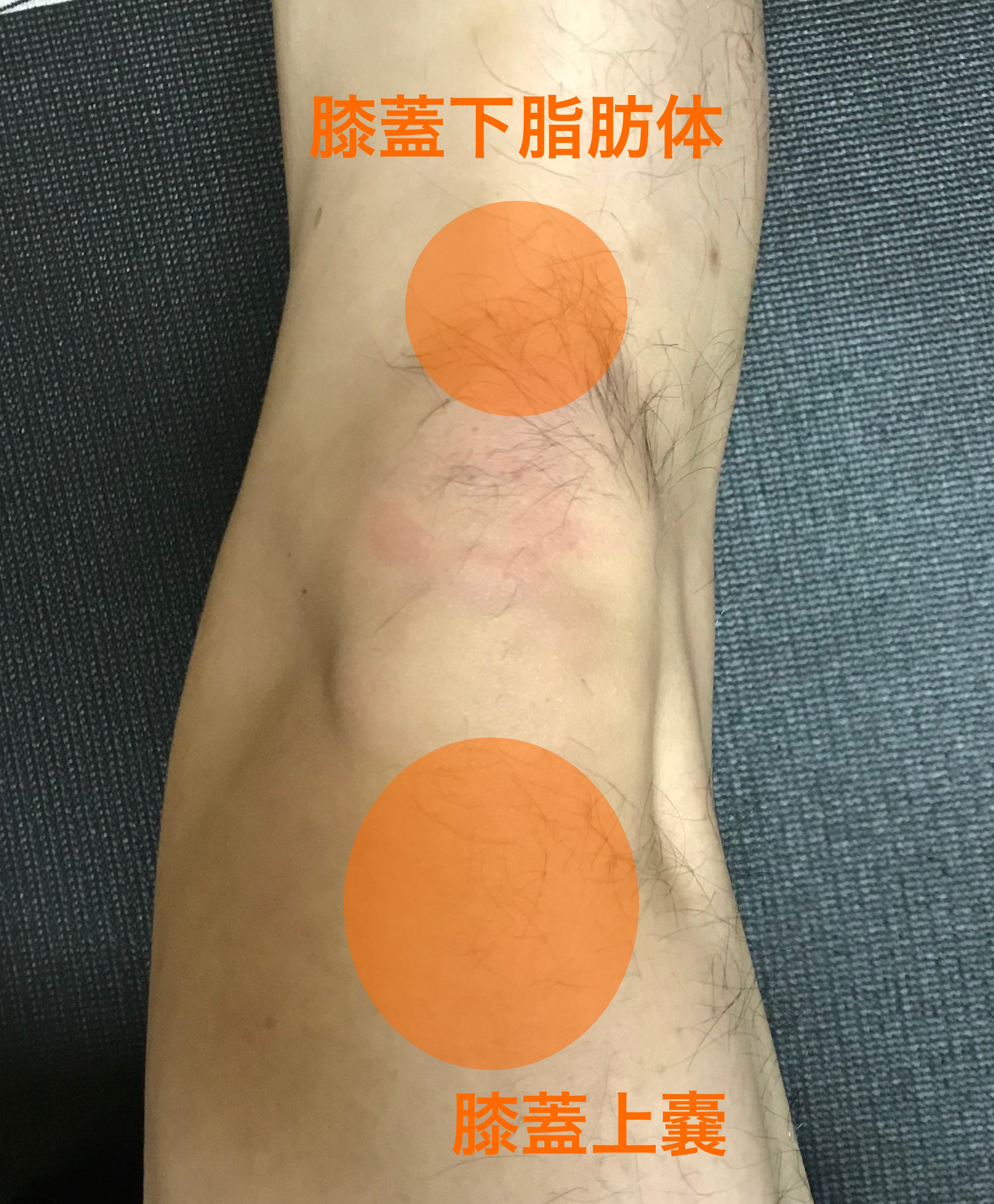
1.膝蓋骨上方の膝蓋上嚢を両手の母指、示指で四隅をつまむように把持
2.上下左右へ動かし特に可動性が少ない部分を探す
3.可動性が少ない方向へ軽く押圧を繰り返す
4.制限がとれてきたら、また可動性が少ない部分を探して繰り返す
*膝蓋骨下方の膝蓋下脂肪体に対しても同様の方法でおこなう
内側広筋、膝窩筋へのアプローチ
靭帯が損傷しているため、筋肉による関節の制動能力は重要です。
特に単関節筋である、内側広筋と膝窩筋の働きが関節を安定させるには必要となりますので、急性期のうちから機能が落ちないように、癒着が起こらないようにアプローチしておくべき。
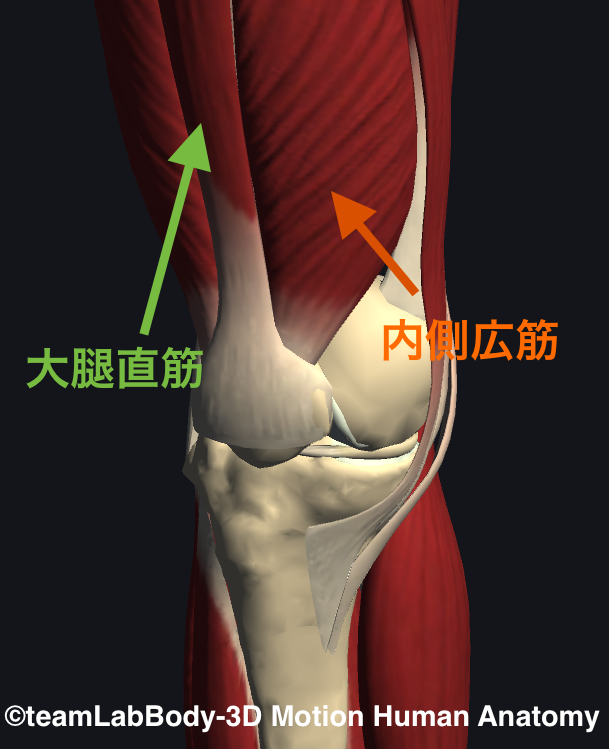
<内側広筋へのアプローチ>
1.内側広筋を触診する
2.内側広筋-大腿直筋間、内側広筋-長内転筋間を触診し、特に硬い部分を探す
3.筋間を狙って指を入れるように押圧し、内側広筋から大腿直筋、長内転筋を剥がすようにする
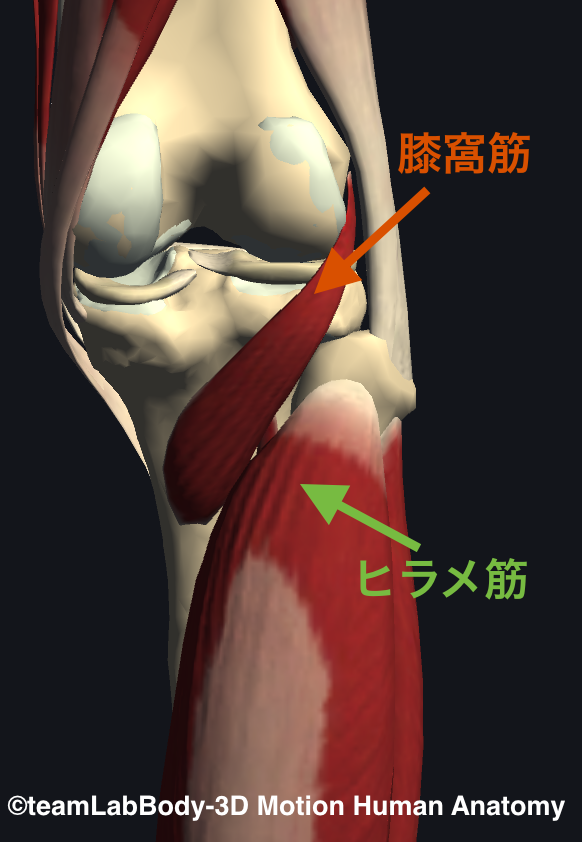
<膝窩筋へのアプローチ>
1.膝窩筋を触診(下腿後面腓骨頭の内側から下腿内側へ向かって後下方に触れていく)
2.膝窩筋-ヒラメ筋間を触診し、特に硬い部分を探す(ヒラメ筋は膝窩筋の下に隣接するように位置)
3.膝窩筋からヒラメ筋を下方へ剥がすように、筋間へ指を入れて押圧する
脛骨に対する大腿骨のコントロール
そもそも、靭帯の機能が関節の適合性を保つために制動すること。
ACLで言うと、脛骨の前方偏位と内旋の抑制。
つまり、脛骨の後方移動と外旋ができればACLへの負担は最小限で済むはず。
膝関節で言うと、大腿骨に対する脛骨の動きにばかり焦点がいきがちですが、大腿骨の内旋でも相対的に脛骨は外旋位となる。
要するに、荷重位、CKCでの脛骨に対する大腿骨の内旋コントロールができることがACLへの負担を軽減する。
大腿骨内旋コントロールのための条件として以下の要素が挙げられる。
<大腿骨内旋のための前提条件>
・股関節内旋制限がないこと(大殿筋-中殿筋、大殿筋-ハムストリングス、中殿筋-大腿筋膜張筋間でそれぞれ癒着がないこと)
・股関節内転・内旋筋群の癒着がないこと(大内転筋-長内転筋、大内転筋-内側ハムストリングス間)
・股関節伸展制限がないこと(大腰筋、大腿直筋、縫工筋、長内転筋に短縮、過緊張がないこと)
これらの条件を考慮した上で脛骨に対する大腿骨の内旋コントロールの練習をする必要がある。
膝関節を支点とした動きから、股関節を支点とした動きができるようにすることが再発予防にもつながります。
下記の運動がオススメです。
OKCとCKC
OKCのメリット・デメリットは以下の通り。
<OKCのメリット>
・CKCに比べて優位に大腿四頭筋を働かせることができ、かつ、筋力の増加も見込める
・ベッド上で簡易にできる
<OKCのデメリット>
・脛骨の前方移動量が大きく、CKCに比べACLへの負担が大きい
・脛骨の前方移動を防止するため、脛骨近位に弾性バンドを巻くなどする必要がある
・実際の生活、スポーツ場面でOKCの運動はほぼないため、動作に直結しにくい
CKCのメリット・デメリットは以下の通り。
<CKCのメリット>
・OKCに比べて脛骨の前方移動量が少なく、ACLへの負担は少ない
・膝関節の圧縮力が加わるため、固有受容器への刺激が入りやすい
・膝関節の伸筋、屈筋の同時収縮ができる
・実際の生活、スポーツ場面での動作につなげやすい
<CKCのデメリット>
・OKCに比べて大腿四頭筋の個別トレーニングという面では筋力の増加が少ない
・荷重痛がある場合は積極的にできない場合もある
・立位でおこなう場合、転倒リスクがあると自主練習としては推奨しにくい
OKCの方が大腿四頭筋の筋力増加という視点では、メリットがあると言える。
しかし、リハビリの目的が大腿四頭筋の強化ではないため、そこだけをメインに考えてはいけない。
本来の目的は、ACLへ過剰な負担がかからないような動作方法の獲得、再発しないための動作方法の獲得。
そのための手段の一つとして大腿四頭筋の強化が選択肢としてあるというだけです。
ですが、私は大腿四頭筋の強化目的でのOKCトレーニングはほぼおこないません。
理由としては以下の通り。
・OKCトレーニングは力が発揮しやすい肢位でおこなうが、実際の動作でそのような場面はないから
・大腿四頭筋が優位に働いてしまうと、膝関節優位の動作となりやすいから
・膝関節優位の動作では股関節機能が十分に発揮できないし、そのまま競技復帰すると再発のリスクも高まるから
実際の動作、再発リスク、ACLへの負担を考えると、CKCでの体の使い方を指導した方がメリットが大きいと考えるからです。
筋肉というのは単独で働くことはないので、各筋肉がバランス良く、個別の筋肉だけが優位に働きすぎることのないようにと考えるとCKCを選択する場合が多いです。
まとめ
・ACLは脛骨の内旋、前方移動を抑制している
・ACLが損傷するとどうなるのか?を考えることが重要
・スポーツ障害に多く、非接触型の損傷が多い
・予後は比較的良好
・3か月はACLへストレスがかからないように配慮してリハビリを進める
・脛骨に対する大腿骨のコントロールが重要
おわりに
いかがでしたか?
ACLに限らず言えることですが、損傷したらどうなるのか?どんなデメリットがあるのか?
これを考える癖をつけることで、こんなデメリットがあるからどんなリハビリをしないといけない、した方がいいなど整理して考えてリハビリを進めることができます。
是非、本記事の内容をご参考にしていただければ幸いです。
最後までお読みいただきありがとうございました。
参考・引用文献
1.膝前十字靭帯損傷 理学療法診療ガイドライン 第1版
2.前十字靭帯(ACL)損傷診療ガイドライン 2012 改訂第2版
オススメの書籍
最新記事 by 松井 洸 (全て見る)
- 足関節骨折の治癒を妨げないために必要なこと - 2019年7月3日
- 祝!フォロワー4000人企画【Twitterでフォローしておくべきすごいセラピスト20名】 - 2019年5月7日
- 腰痛は胸椎と腰椎の特徴を捉えるべき - 2019年4月30日
関連記事 - Related Posts -
-
2018/05/22
-
大腿骨頚部骨折のリハビリ【これだけは押さえておきたい評価のポイント】
-
2018/03/19
-
肩関節疾患への運動療法【腱板断裂に何となくカフエクササイズをしていませんか?】
-
2017/05/04
-
中臀筋の筋力トレーニングの効果を最大限発揮するために必要なこと【若手セラピスト必読!】
-
2017/01/13
-
脊柱の解剖学的特性から4つの役割を考える
最新記事 - New Posts -
-
2019/07/03
-
足関節骨折の治癒を妨げないために必要なこと
-
2019/04/30
-
腰痛は胸椎と腰椎の特徴を捉えるべき
-
2018/12/06
-
Physio365!!!100コンテンツ突破。その理由を一部公開


