リハ塾臨床noteの一部を無料公開!

スポンサーリンク
いつもお読みいただきありがとうございます!
リハ塾の松井です。
今回は有料のnoteで公開している、リハ塾〜臨床の教科書 下肢編〜股・膝・足関節まとめの中から一部を無料公開します!
noteのページはページ下部から飛べますのでご覧になってみてください。
目次
股関節ってそもそもどんな関節?
大腿骨頸部骨折や変形性股関節症など股関節の疾患を担当する機会は他の疾患と比べても多いのではないでしょうか?
それだけ多く関わる可能性のある股関節。
そもそも股関節がどんな関節なのか?
どんな特徴を持つ関節なのか?
これを理解しないままリハビリすると結局なんとなく筋トレやROMex、歩行練習などおこない、すぐに退院となってしまいます。
良くなれば良し、あまり良くならなかったり痛みが残っても「時間が経てば良くなってきますよ。」、「他の人もそんなもんですよ。」など言っていませんか?
実際、新人時代の私がそうでした。
今思えば本当に申し訳ないことをしていたと思う反面、同じように新人や若手セラピストの中でも同じように考えている方は多いはずと感じています。
おさえておくべきは主に以下の4つ。
・下肢と体幹を連結する関節
・股関節の構造的特性
・前方と外側に不安定な関節
・後方筋群の密度が高い
下肢と体幹を連結する関節
見た通りですが、体幹と下肢を繋いでいる関節になります。
そのため、隣接している骨盤(仙腸関節)、腰椎との関係が深く、
股関節→骨盤・腰椎、骨盤・腰椎→股関節への双方向の影響を考慮する必要があります。
股関節を評価する上で骨盤↔腰椎↔股関節の関係性を頭に入れて考えないといけないわけです。
股関節に障害がある場合、上記のどこで関係が崩れているかを評価する必要があります。
歩行時、体幹と股関節がうまく連動できている場合は体幹:股関節=50:50の力が必要だとする。
対して、連動が不十分な場合、体幹:股関節=30:70と足りない分を股関節で過剰に力を発揮して代償することが考えられます。
このような状態で歩行をはじめとする下肢筋力が求められる動作において、股関節へ過剰な負担となるため、オーバーユースによる炎症や痛みが起こる可能性があります。
つまり、股関節における痛みというのは、体幹との関係性が崩れた結果、足りない筋力、可動域を代償して過剰に負担がかかっている状態と言い換えることができます。
股関節における障害というのは、以下のようなものと覚えましょう。
・股関節↔骨盤↔腰椎のどこかで連動が阻害されている
・どこかを代償した結果、股関節に過剰な負担がかかっている
股関節の構造的な特性
股関節は寛骨の関節窩と大腿骨頭から形成される球関節。
3軸性なので屈曲/伸展、外転/内転、外旋/内旋と比較的高い自由度を有しています。
しかし、大きな可動性を持っている反面、構造的に不安定な面もあります。
場面に応じて可動性を発揮したり、安定性を発揮したりと柔軟性と剛性、二つの要素を使い分けられることが理想です。
関節はそれぞれ交互にモビリティとスタビリティの関節が位置している関係にあります。
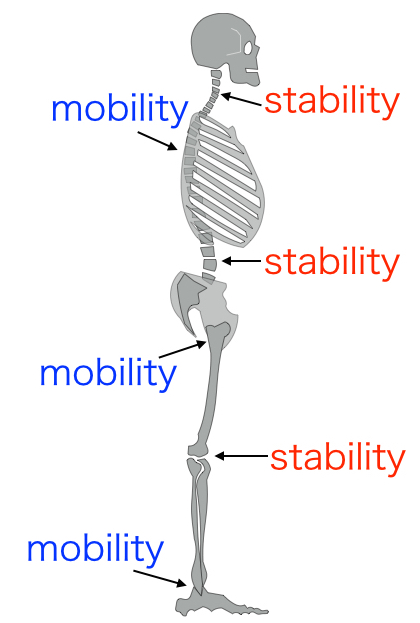
股関節はモビリティの役割を担いますが、臨床上、モビリティとスタビリティの関係性が逆転していることが多い。
骨頭が関節窩に対して求心位を適切に保つことができるからモビリティとして働くことができ、求心位を保つことができないと安定性を求めてより骨頭の被覆率が高い骨盤前傾位へ肢位を変えたり、筋肉で固めたりしてより適合性が高くなるようにします。
その結果、股関節がスタビリティとして働くようになり、そこに本来のモビリティとしての働きが求められると痛みの原因としてなることがあるのです。
硬いからほぐすという考え方ではなく、まずはなんでそうなるの?と疑問をもって考えてみると良いと思います。
臨床上多いのが、モビリティ関節の胸椎の制限によって腰椎が過可動性を要求される→過可動性を抑制するために筋肉で固める→体幹が機能低下し、股関節にスタビリティとモビリティの両方が要求される→殿筋群が硬くなり骨頭は前方偏位、腸腰筋も骨頭を抑えるために硬くなる→股関節の機能低下、疼痛
この流れが多いです。
・可動性が低い=ストレッチ、マッサージではなく、可動域制限を起こす原因が隠れていると疑う
・全身として見て、モビリティとスタビリティの関係は逆転していないか
まず、この視点で評価してみてください。
前方・外側に不安定な構造
臼蓋は骨頭の2/3を覆っていて、内側、後方、上方を覆っています。
骨頭の前方、外側は臼蓋が覆っていないのでその方向は必然的に構造的に不安定となります。
関節運動でいうと、伸展と内転ですね。
その不安定さを補っているものが関節包や靭帯などの静的な安定性に関わる組織、動的な安定性に関わる筋肉です。
<静的な安定性に関わる組織>
・関節包
・関節唇
・靭帯
関節包内靭帯:大腿骨頭靭帯、寛骨臼横靭帯、輪帯
関節包外靭帯:腸骨大腿靭帯、恥骨大腿靭帯、坐骨大腿靭帯
*腸骨大腿靭帯、恥骨大腿靭帯が前方の安定性に関わる靭帯です。
<動的な安定性に関わる組織>
・腸骨筋
・大腰筋
両者を合わせた「腸腰筋」が前方の動的な安定性に関わっています。
腸腰筋は骨頭を臼蓋に対して求心位に保つ働きをしており、股関節においては最重要と言ってもいいくらい大事な筋肉です!
・伸展、内転に制限があるといって安易にストレッチすると危ないケースもある
・不安定さを補うために緊張を高めているのであって、不安定さを起こしている原因が背景にあると疑う
後方の筋群の密度が高い
股関節周囲筋を見ると、前方の筋群に比べて後方の筋群が多く、密度が高いです。
ということは、後方筋群の柔軟性の低下により骨頭の前方偏位が助長されやすいということです。

骨頭の前方への不安定さと後方筋群の柔軟性低下と合わさると容易に前方へ偏位してしまいます。
腸腰筋は股関節におけるインナーマッスルで機能不全をおこしている場合、アウターマッスルの緊張を高めて関節の安定性を得ようとするため、可動性は低下してしまいます。
このことから、関節構造的にも筋肉の配置的にも骨頭が前方へ偏位しやすく、それに伴って腸腰筋が緊張を高めて対応する戦略となりやすく、可動性が低下、モビリティとしての役割も失われてしまうということが考えられます。
このような股関節としての前提を理解した上で評価すると評価・アプローチもスムーズに進めることができるかと思います。
股関節におけるゴール設定
ここまでの股関節とはそもそもどういった関節なのか理解できたら、ゴール設定を明確にしておく必要があります。
ここでいうゴールとは、股関節の理想の状態を考えて現在の状態と比較して何が足りないのか?差を考えることで、すべき評価・アプローチもおのずと出てくると思います。
理想の股関節の状態を明確に
↓
現在の股関節の状態との比較
↓
理想と現在の差を埋めるための評価・アプローチ
このような流れですね!
結論から言うと以下の2点が重要。
・股関節、骨盤、腰椎それぞれに制限がない
・腸腰筋に機能不全がない
股関節・骨盤・腰椎がそれぞれ制限がないこと
理想は、股関節・骨盤・腰椎がそれぞれが連動して効率よく筋力が発揮できる状態。
連動するということをもう少し掘り下げると、関節運動に合わせてそれぞれの骨が動き、関節面の向きを変化することができなければいけません。
どういうことかと言うと、歩行時の立脚後期では股関節は伸展し骨頭は前方へ動きますが、この時に寛骨が前傾することで骨頭に対して関節面が適合する方向へ向きを変えることができます。
関節の適合性が高い状態を常に作ることができれば、偏った筋肉の使い方となることもなく、バランスが悪くなることなく、効率よく筋力を発揮できます。
可動域制限や痛み、筋力低下は関節の適合性が悪いがために引き起こされているという視点からみると、関節の適合性を阻害している要因を探せばいいわけなので、目的が明確になります。
腸腰筋が過緊張して骨頭を抑え込む必要もないのです。
さらに、寛骨の前傾に合わせて腰椎も伸展することで下肢-体幹の力の伝達がスムーズにいきます。
単純に股関節だけで純粋に屈曲をすると、70°しかありません。
股関節の参考可動域は125°であるため、骨盤と腰椎の可動性も必ず評価しないといけないのです。
基本的には以下のように連動します。
股関節屈曲+骨盤後傾+腰椎後弯
股関節伸展+骨盤前傾+腰椎前弯
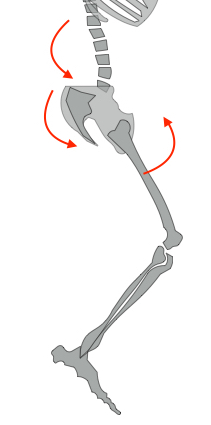
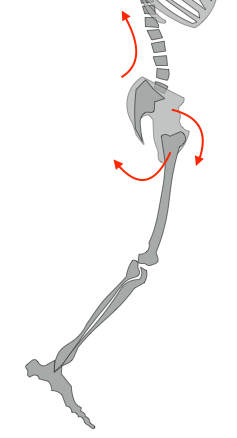
この3つのどこかで可動性が低い部分があると、同じ角度、筋力を再現するためにはどこかに過剰に負担がかかることになります。
股関節痛や腰痛、下肢の筋力低下がある場合、上記の流れのどこかで制限がありますので、そこを探してみてください。
腸腰筋に機能不全がない
腸腰筋は腰椎から大腿骨に付着しており、唯一体幹と下肢にまたがっています。
腰椎・骨盤・股関節の連動が重要だと言いましたが、それをコントロールする上で腸腰筋は重要です。
腸腰筋の機能としては以下の3つ。
・骨頭を求心位に保つ
・脊柱を直立位に保つ
・股関節の屈曲、外旋
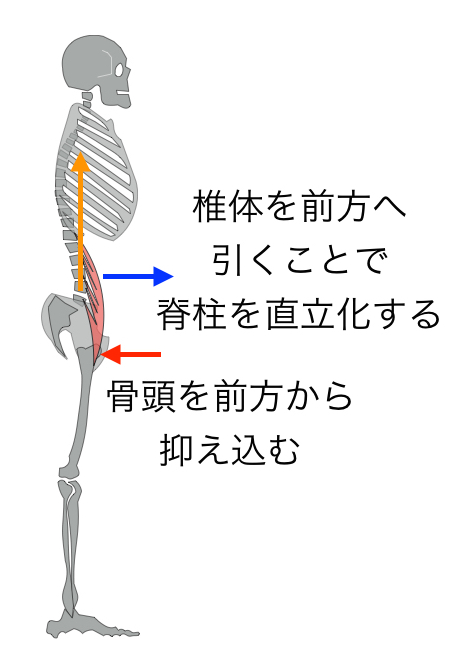
腸腰筋に機能不全があると、骨頭を求心位に保つことができず、大腿四頭筋や臀筋群などアウターマッスルの緊張を高めて安定性を得ようとします。
腰椎にも付着しているので当然腰部の安定性にも影響があり、脊柱起立筋の緊張も高めます。
こうなると、腰椎-骨盤-股関節の分節性が失われ、一塊のような動きしかできなくなります。
アウターマッスルで固定と動作の両方を担う傾向になってしまうため、無駄に筋肉が肥大しますし、筋力も発揮しずらくなり、ますます動きにくく悪循環に陥ってしまいます。
臨床では股関節の筋力強化として中臀筋のトレーニングなどするかもしれませんが、その前に本当に筋力強化が必要なのか?なんで筋力低下しているのか考えて欲しいのです。
筋力低下=筋力トレーニングではなく、筋力低下を起こしている要因は何か?と考えるということ。
筋トレが患者さんにとって全て良いことばかりではないということを頭に入れておいてください。
おわりに
今回はほんの一部だけ公開しています。
noteには3万字以上ものボリュームでまとめてあります。
今後もどんどん追記していきますので、一度noteのページをご覧になってくださいね!
最後までお読みいただきありがとうございました。
最新記事 by 松井 洸 (全て見る)
- 足関節骨折の治癒を妨げないために必要なこと - 2019年7月3日
- 祝!フォロワー4000人企画【Twitterでフォローしておくべきすごいセラピスト20名】 - 2019年5月7日
- 腰痛は胸椎と腰椎の特徴を捉えるべき - 2019年4月30日
関連記事 - Related Posts -
-
2018/01/04
-
膝前十字靭帯損傷のリハビリ【股関節のコントロールがポイント】
-
2018/03/28
-
膝関節疾患への運動療法【変形性膝関節症に何となくパテラセッティングしていませんか?】
-
2017/08/15
-
【脳卒中患者の姿勢・動作の理解とクリニカルリーズニング開催報告!】
-
2017/05/11
-
筋力トレーニングの基礎!3つの間違った方法をふまえて正しい方法を具体的に解説!
最新記事 - New Posts -
-
2019/07/03
-
足関節骨折の治癒を妨げないために必要なこと
-
2019/04/30
-
腰痛は胸椎と腰椎の特徴を捉えるべき
-
2018/12/06
-
Physio365!!!100コンテンツ突破。その理由を一部公開
